近期,美国胃肠病协会(AGA )针对「急性胰腺炎的初期处理」问题,发布指南,给出了官方建议。指南推荐意见只有 8 条,但由于部分推荐意见与我们传统的认知和做法大异其趣,要理解吸收并转化为实践,可能还有较长的路要走。
本文尝试根据官方给出的技术评论资料,对这 8 条推荐意见的来龙去脉做个解释,同时结合自身实践体会,谈一谈对急性胰腺炎的初期处理的认识,不当之处,恳请各位读者批评指正。
疾病背景
急性胰腺炎分为两个可重叠的期:初期和后期。初期多发生在病程的前两周,随后进入后期病程,可长达数周甚至数月。初期阶段的处理决策能够影响疾病后续的进程以及住院时间。如果处理得当,患者可能获得较快的康复,也能减少医疗资源的消耗;如果处理不当,会给患者带来更多的风险。
指南适用范围
这份指南的适用范围:主要针对急性胰腺炎初期的处理。关注的重点一是「初期」,二是「处理」。
根据实际情况不同,美国等发达国家把「初期」这个时间段通常定义为诊断明确后 72 小时以内(个别情况下也有延长到 7 天)。在此期间内,主要工作有:明确病因,预测评估严重程度,液体复苏,急诊 ERCP(如有需要时)等处理。其他的一些治疗决策,如肠内营养,早期胆囊切除,饮酒干预也可以推迟一点完成。对于一些后期的并发症(如胰周液体积聚)、胰腺炎的诊断等问题未做讨论。
直到今天,针对急性胰腺炎,并没有一种特效药可以使用,大多数处理措施都是支持治疗。现有指南强调的重点也都集中在三个方面:
1. 预测评估急性胰腺炎的严重程度,以便给予对应等级的处理;
2. 给予支持治疗,包括静脉输液,肠内营养等;
3. 治疗潜在的原发病或并发症,比如急诊 ERCP,早期胆囊切除,针对性使用抗生素,后期胰周液体积聚的处理等。
表格 1 证据质量分类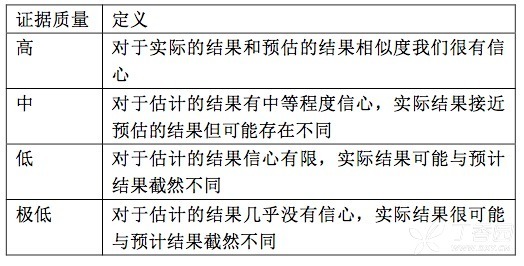
表格 2 推荐强度分类解读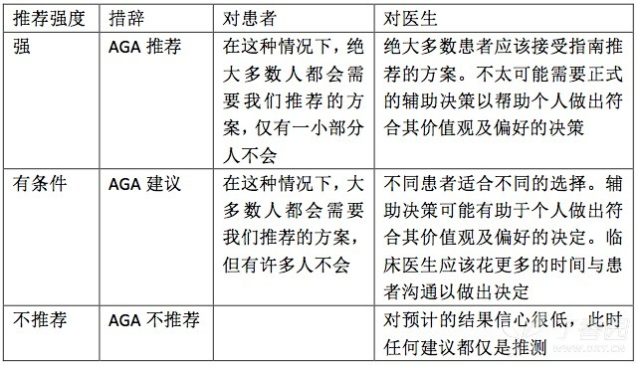
具体推荐意见解读
推荐 1A. 对于急性胰腺炎患者,AGA 建议使用目标导向治疗来进行液体处理。
推荐强度:有条件;证据质量:极低。
评论:就使用生理盐水还是使用乳酸林格氏液 AGA 不作推荐。
推荐 1B. 对于急性胰腺炎患者,AGA 建议不要使用羟乙基淀粉(HES)。
推荐强度:有条件;证据质量:极低。
液体复苏一直是急性胰腺炎早期处理的核心方法,目的是预防血容量和器官灌注不足。虽然都是这么做,但循证证据却相对较弱,液体复苏的目标设定也不尽统一。
目标导向的液体复苏治疗来源于脓毒症方面的研究。在生理上,脓毒血症与急性胰腺炎有一定的相似性,大量液体丢失在第三间隙,低血容量加剧肾脏和循环衰竭,导致胰腺微循环障碍加重,继而出现胰腺和胰周坏死,液体复苏治疗因此具有应用合理性。液体复苏的目标通常通过特定的临床及实验室指标(如心率、平均动脉压、中心静脉压、尿量、血尿素氮浓度、红细胞压积)来界定。
在液体选择和补液方式方面,虽然研究很多,但仍缺乏明确的研究证据支持具体的做法。乳酸林格氏液理论上可能会有减轻酸中毒,减少胰酶活性的作用,在一些脓毒症研究中能降低 C 反应蛋白水平,但因缺乏有力证据,在乳酸林格氏液和生理盐水两者之间,AGA 不做倾向性推荐。有研究使用了羟乙基淀粉,发现多器官功能衰竭显著增加,AGA 因此不推荐使用。在给药方式上,总体上也无外乎按照体重或者每小时入量,结合尿素氮等指标的变化情况即时调整。
总体上来说,目标导向治疗并没有显著降低病死率,预防胰腺坏死,或减少持续性多器官功能衰竭的发生率。因此,在没有明确的随机对照试验级别的有益证据的情况下,专家组做出了有条件的建议,建议明智地选择目标导向液体治疗或其他方法。
AGA 建议,在这方面开展后续的临床研究时:由于无法准确预测区分中重度和重症急性胰腺炎,在纳入病例方面以连贯纳入为好;优先选择前文所述的一些计量指标作为统计参数;集中精力于尚未解答的问题,比如,液体选择,液体复苏量和速度,给药时机和疗程等。
推荐 2. 对于预测可能为重症或坏死性胰腺炎的患者,AGA 建议不要预防性使用抗菌药物。
推荐强度:有条件;证据质量:低。
急性胰腺炎合并感染可以增加并发症发生率和病死率。最近的系统回顾表明,合并器官功能衰竭的胰腺坏死出现感染时,病死率可以翻倍。因此,预防性使用抗菌药物有一定的合理性。但近来许多研究和 Meta 分析并不能确认其有益,原本得到的许多结论都可以归结为研究方法设计上的缺陷。因此,最近的指南不推荐在急性胰腺炎无菌性坏死的情况下预防性使用抗菌药物。当然,这样的担心也同样存在,即对于某些伴有广泛坏死和持续器官功能衰竭的特殊情况,预防性抗菌药物可能还是有利的,但临床试验方法学存在的问题会掩盖这一事实。
推荐 3. 对于没有胆管炎表现的急性胆源性胰腺炎患者,AGA 建议不要常规采取急诊 ERCP 治疗。
推荐强度:有条件;证据质量:低。
胆源性因素是急性胰腺炎的主要病因之一。七十年代出现的治疗性 ERCP 技术让胆源性急性胰腺炎多了一条处理方法。但这一技术,特别是急诊 ERCP,仅限于有急性胆管炎表现,或虽无胆管炎但持续存在胆道梗阻的患者。
确诊急性胆管炎,利用经典的 Charcot 三联征、合并白细胞升高,或者 Reynold 五联征表现,相对比较容易实现。没有发热和白细胞升高时,如果表现为胆汁淤积型肝损害,胆总管结石合并胆管扩张,也不困难。
现有的研究在设计上,没有很好地将是否合并急性胆管炎或持续存在胆道梗阻这些亚组准确区分,因此,没有得出急诊 ERCP 对没有合并胆管炎的急性胰腺炎患者有利的结果。AGA 因此不建议常规采用急诊 ERCP。
采用 ERCP 的干预的时机也很重要。由于结石理论上有自行排出的可能,因此,推荐在明确诊断胆源性急性胰腺炎 24~48 小时后再进行。一方面,给一定的时间窗期盼结石自行排出,另一方面,也不至于延迟至发生较长时间的胆道梗阻。
推荐 4. 对于急性胰腺炎患者,AGA 推荐在能耐受的情况下早期经口进食(24 h 以内),而不是让患者禁食。
推荐强度:有条件;证据质量:中。
传统的观点认为治疗胰腺炎需要禁食让胰腺休息,以免进一步刺激。然而,维持肠内营养被认为有助于保护肠粘膜屏障以及减少菌群移位,从而降低了发生感染性胰周坏死以及其他严重并发症的风险,进而认为早期饮食对患者有益。
AGA 推荐在能耐受情况下早期经口进食(通常在 24 h 内),而不是让患者禁食。尽管技术评论中并没有对特定的饮食类型作界定,但采用低脂,或正常脂含量,软食或普食都有成功案例,提示我们并不一定需要从流质饮食开始。
专家组也发现,由于疼痛、呕吐、肠梗阻等原因,并不是所有的急性胰腺炎患者都能成功开始早期进食,某些可能需要延迟到 24 小时以后。部分患者无法耐受经口饮食,需放置肠道营养管进行营养支持(详见推荐 5)。对于采用鼻胃管还是鼻肠管给予营养支持尚缺乏足够的研究。
给予饮食的时机需要在未来的研究中进行更为具体的界定。营养添加剂(比如谷氨酰胺、膳食纤维等)的使用也需要进一步评估。
推荐 5. 对于无法经口进食的急性胰腺炎患者,AGA 推荐肠内营养而不是肠外营养。
推荐强度:强;证据质量:中。
有明确的证据表明肠内营养优于全肠外营养。即便是重症或坏死性胰腺炎,也有一定比例的患者能够耐受经口饮食,特别是没有恶心呕吐或麻痹性肠梗阻时更是如此。只有在缺乏给予肠内营养的途径,或者肠内营养满足不了最低热量需求时,才给予肠外营养。
推荐 6. 对于预测可能为重症或坏死性胰腺炎,需要肠道置管营养支持的患者,AGA 建议使用鼻胃管或者鼻肠管。
推荐强度:有条件;证据质量:低。
对于使用鼻胃管或鼻肠管,技术评论中有 3 项 RCT 研究,并未发现两者存在太大区别。在这些研究中,有的「鼻肠管」实际上并不是鼻空肠管,而是鼻十二指肠管。研究对这两种方法的安全性,包括误吸的风险,关注也不够。专家组也认可关于误吸风险的顾虑也可能会使医务人员放弃给重症胰腺炎患者使用鼻胃管喂养。后续的研究需要进一步确定肠内营养的途径究竟哪一种更好,速度、总热量和营养成分对结果是否有影响。
推荐 7. 对于急性胆源性胰腺炎患者,AGA 推荐在首次住院时就完成胆囊切除,而不是在出院后。
推荐强度:强;证据质量:中。
胆囊切除有助于防止胆源性胰腺炎再次发作。然而,胆囊切除的时机选择仍存在较多争议。建议早期干预者的主要理由是胆源性胰腺炎患者未行胆囊切除即出院,将面临较高的再次发作胆管炎或胰腺炎的风险。而建议延迟手术者的观点是待胰腺炎好转后再手术治疗,将会更加安全,手术结果也会更好。从腹腔镜中转开放比率和操作难度上来看,早期行胆囊切除以及延迟行胆囊切除两者间并无差异。
在技术评论中提供的信息来看,更加细分一点,对于轻型急性胰腺炎,AGA 推荐住院期间完成胆囊切除;对于合并液体积聚的中重度和重症急性胰腺炎,推荐推迟至急性炎症缓解,液体积聚吸收或稳定后(约 6 周) 手术。
推荐 8. 对于急性酒精性胰腺炎患者,AGA 推荐入院期间进行简单的饮酒干预。
推荐强度:强;证据质量:中。
与发达国家对酒精管控、酗酒行为干预、戒酒门诊等实际不同,国内对饮酒干预比较少。大多数可能还停留在医生口头告诫患者饮酒危害的起步阶段。医务人员自身对饮酒干预如何实施都有比较多的疑惑。但研究表明,饮酒干预,即便是简单短期干预对酒精性胰腺炎反复发作也有预防作用。延长干预与短期干预相比,酒精摄入并没有更明显的减少。
总结
AGA 制定这份指南目的是减少临床工作中的差异,为急性胰腺炎患者提供高质量、高价值的医疗服务。掌握这 8 条推荐意见,已经基本上可以覆盖急性胰腺炎初期处理的几个重要方面,而这些措施的采用,可能会直接影响最终的结局。
现有证据支持:目标导向液体复苏;早期经口饮食,肠内营养优于肠外营养,适用于所有急性胰腺炎患者;对于胆源性胰腺炎患者住院期间即完成胆囊切除手术,对于酒精性胰腺炎患者进行简单的饮酒干预;对于预测有可能发展为重症急性胰腺炎的患者,不推荐预防性使用抗生素;对于不伴有胆管炎的急性胰腺炎患者,不推荐常规行 ERCP 治疗。
与本指南伴随发表的技术评论中,对使用预测模型或评分工具对急性胰腺炎进行风险等级评估也进行了总结,但在评价其实际临床影响方面,仍缺乏高质量的证据。
指南也指出,我们需要高质量、多中心的随机对照试验来判断下述问题:对于重症及坏死性胰腺炎患者预防性使用抗生素是否有效;对于重症胆源性胰腺炎持续存在胆道梗阻的患者何时进行 ERCP 干预最佳;对戒除烟草及酒精的干预措施及其效果也需要进一步探讨。在这些问题的导向下开展临床研究,结果会更有实际应用价值。
>>指南原文点此下载
参考文献
1.Vege, S., DiMagno, M., Forsmark, C.E. et al, Initial medical treatment of acute pancreatitis: AGA Institute Technical Review. Gastroenterology. 2018
2.Peery, A.F., Crockett, S.D., Barritt, A.S. et al, Burden of gastrointestinal, liver, and pancreatic diseases in the United States. Gastroenterology. 2015;149:1731–1741 e3.
3.Yadav, D., Lowenfels, A.B. Trends in the epidemiology of the first attack of acute pancreatitis: a systematic review. Pancreas. 2006;33:323–330.
4.Fagenholz, P.J., Castillo, C.F., Harris, N.S. et al, Increasing United States hospital admissions for acute pancreatitis, 1988-2003. Ann Epidemiol. 2007;17:491–497.
5.Krishna, S.G., Kamboj, A.K., Hart, P.A. et al, The changing epidemiology of acute pancreatitis hospitalizations: a decade of trends and the impact of chronic pancreatitis. Pancreas. 2017;46:482–488.
6.Koutroumpakis, E., Slivka, A., Furlan, A. et al, Management and outcomes of acute pancreatitis patients over the last decade: a US tertiary-center experience. Pancreatology. 2017;17:32–40.
7.Pendharkar, S.A., Salt, K., Plank, L.D. et al, Quality of life after acute pancreatitis: a systematic review and meta-analysis. Pancreas. 2014;43:1194–1200.
8.Gullo, L., Migliori, M., Olah, A. et al, Acute pancreatitis in five European countries: etiology and mortality. Pancreas. 2002;24:223–227.
9.Banks, P.A., Bollen, T.L., Dervenis, C. et al, Classification of acute pancreatitis—2012: revision of the Atlanta classification and definitions by international consensus. Gut. 2013;62:102–111.
10.van Dijk, S.M., Hallensleben, N.D.L., van Santvoort, H.C. et al, Acute pancreatitis: recent advances through randomised trials. Gut. 2017;66:2024–2032.
11.American Gastroenterological Association Institute Clinical Practice Guideline Development Process. http://www.gastro.org/guidelines/guidelines-policies. Accessed July 31, 2017.
12.Sultan, S., Falck-Ytter, Y., Inadomi, J.M. The AGA institute process for developing clinical practice guidelines part one: grading the evidence. Clin Gastroenterol Hepatol. 2013;11:329–332.
13.Institute of Medicine. Clinical Practice Guidelines We Can Trust. The National Academies Press, Washington, DC; 2011.
14.Rivers, E., Nguyen, B., Havstad, S. et al, Early goal-directed therapy in the treatment of severe sepsis and septic shock. N Engl J Med. 2001;345:1368–1377.
15.de-Madaria, E., Soler-Sala, G., Sanchez-Paya, J. et al, Influence of fluid therapy on the prognosis of acute pancreatitis: a prospective cohort study. Am J Gastroenterol. 2011;106:1843–1850.
16.De Waele, J.J., Leppaniemi, A.K. Intra-abdominal hypertension in acute pancreatitis. World J Surg. 2009;33:1128–1133.
17.Du, X.J., Hu, W.M., Xia, Q. et al, Hydroxyethyl starch resuscitation reduces the risk of intra-abdominal hypertension in severe acute pancreatitis. Pancreas. 2011;40:1220–1225.
18.Zhao, G., Zhang, J.G., Wu, H.S. et al, Effects of different resuscitation fluid on severe acute pancreatitis. World J Gastroenterol. 2013;19:2044–2052.
19.Myburgh, J.A., Finfer, S., Bellomo, R. et al, Hydroxyethyl starch or saline for fluid resuscitation in intensive care. N Engl J Med. 2012;367:1901–1911.
20.Windsor, A.C., Kanwar, S., Li, A.G. et al, Compared with parenteral nutrition, enteral feeding attenuates the acute phase response and improves disease severity in acute pancreatitis. Gut. 1998;42:431–435.
21.Lankisch, P.G., Apte, M., Banks, P.A. Acute pancreatitis. Lancet. 2015;386:85–96.
22.Yadav, D., O'Connell, M., Papachristou, G.I. Natural history following the first attack of acute pancreatitis. Am J Gastroenterol. 2012;107:1096–1103.
23.van Baal, M.C., Besselink, M.G., Bakker, O.J. et al, Timing of cholecystectomy after mild biliary pancreatitis: a systematic review. Ann Surg. 2012;255:860–866.
24.da Costa, D.W., Bouwense, S.A., Schepers, N.J. et al, Same-admission versus interval cholecystectomy for mild gallstone pancreatitis (PONCHO): a multicentre randomised controlled trial. Lancet. 2015;386:1261–1268.
25.Nordback, I., Pelli, H., Lappalainen-Lehto, R. et al, The recurrence of acute alcohol-associated pancreatitis can be reduced: a randomized controlled trial. Gastroenterology. 2009;136:848–855.
26.Kaner, E.F., Beyer, F., Dickinson, H.O. et al, Effectiveness of brief alcohol interventions in primary care populations. Cochrane Database Syst Rev. 2007;: CD004148.
27.Kaner, E.F., Dickinson, H.O., Beyer, F. et al, The effectiveness of brief alcohol interventions in primary care settings: a systematic review. Drug Alcohol Rev. 2009;28:301–323.
